2010年1-3月,我们在浙江、福建、北京、湖南和湖北等地的调研中发现,基本药物零差价制度不但很难实现降低药品价格的政策意图,还会扭曲基层医疗机构的药品购销行为,使盛行于二三级医院的商业贿赂行为蔓延到基层医疗机构。
由于药品政府集中招标采购制度固有的制度缺陷,导致药品招标价格只能是畸高畸低的结果,绝大部分药品中标价偏高,个别药品中标价过低。公立医院药品政府集中招标实施十年来的结果已经充分证明了这一点。在这十年中,这一制度不但没有解决药价虚高、人民群众药费负担沉重的问题,还引发了商业贿赂的进一步泛滥。
正如业内人士此前所料,在各省份今年实施的基本药物省级集中招标采购中,相当部分基本药物中标价格明显高于此前卫生院的实际采购价格,后面会解释其中的原因。
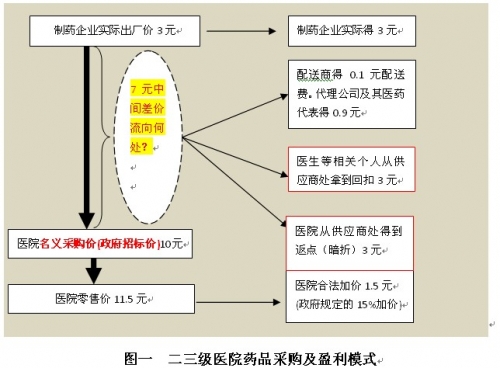
二三级医院之所以偏好高批发价采购药品,是因为那个15%的加价率管制(业内所谓的顺价加价政策)所致。如果采购价只有3元,医院只能加价0.45元,而采购价抬高到10元,同样的药品,医院就可以加价1.5元,合法的利润就多了1.05元。此外再通过返点和回扣拿到6元药品收益。所以,加价率管制政策是抬高药价的罪魁祸首之一。
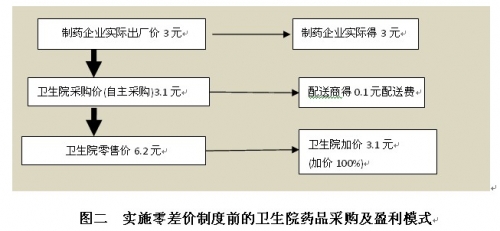
推行基本药物制度以前,卫生院药品销售不受15%加价率管制政策约束,而是由卫生院按照市场情况自主确定零售价格,只要不超过国家最高零售价即可。零售价与采购价之间的差价归卫生院所有,采购价越低,获利也就越多。由于卫生院面临着零售药店和诊所的竞争,其零售价格不能高出竞争对手太多[2]。为了盈利,卫生院会竭尽全力压低采购价,尽管加价率平均达到100%,但由于采购价很低,其零售价甚至还低于现在的政府招标中标价,更低于国家发改委规定的最高零售价。这种机制促使卫生院有很强的动力与供应商谈判,尽可能降低药品采购价,这种药品价格形成机制是通过充分的市场竞争形成的,也是相对真实合理的价格。所以,推行基本药物制度以前,卫生院采购药品很少有返点和回扣现象,也基本没有药价虚高问题。上述例子中那个药品,卫生院就以3.1元的采购价(含0.1元配送费)购入,然后加价100%,以6.2元价格卖给患者。图二描述了这种情形。
我们可以举例佐证上述分析。某发达省份2009年药品批发公司销售给卫生院的某医药公司生产的160万单位的青霉素钠采购价是0.34元,加上0.01元的配送费,卫生院实际支付的采购价是0.35元,然后按照0.72元的价格零售,卫生院加价率105%,毛利率51%,而2010年此药品在该省的中标价是0.75元,制药企业以高出原来批发价一倍多的价格中标,并不奢望能够得到这高出的0.4元,而是一方面维持和二三级医院形成的价格默契,另一方面留出给予卫生院返点和回扣的空间。可以预期,该药品卫生院实际采购价依然在0.35元左右,0.4元的差价会以返点和回扣方式留到卫生院及其医生手中。而他们按照0.75元的招标价实施所谓的“零差价”零售,患者的购药支出不但没有降低,反而提高了0.03元。这个例子很典型,也很普遍。
因此,正如二三级医院实际卖药收益大大超过政府规定的15%一样,零差价制度并不能改变卫生院卖药赚钱的局面,只是将原来的公开合法盈利转变为暗箱操作,通过返点和回扣谋利罢了。这一制度无助于降低老百姓的药费负担。事实上,返点和回扣等药品购销模式由于需要采取各种措施(代理、倒买倒卖发票、偷税洗钱、统方、大量的医药代表等)来规避政府管制和法律制裁,会产生很大的额外成本,而这些成本相当部分会最终转嫁到药品价格上。图三描述了这种情形。
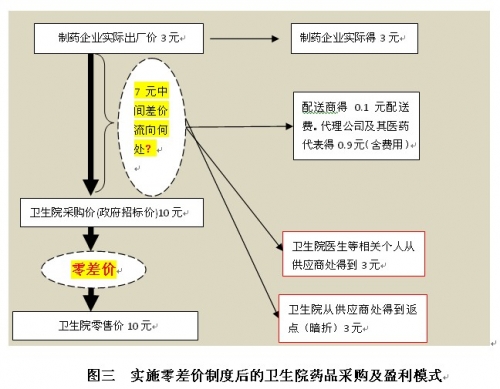
我们不得不指出的是,不能指望通过加强政府监管杜绝卫生院上述暗箱操作行为。坦率地讲,目前公立医院拿返点、其医生拿回扣是众所周知的普遍现象。这一现象已经存在多年,各级政府束手无策,虽然屡屡出台各种措施进行治理,基本没有效果。政府能够监管好数量有限、集中于大中型城市的三级医院,未必能够监管好数量众多、分散在农村地区的卫生院,但是如果政府连三级医院都没有监管好,更无可能监管好卫生院。因此,不能指望通过加强政府监管来解决这一问题。根治这种不正当模式的根本措施是釜底抽薪,消除这种模式产生的土壤,即加价率管制制度包括零差价制度。二三级医院的加价率管制目前是积重难返,不容易废除,但是零差率制度尚未全面推行,明知弊端重重,没有必要坚持推行。
访谈中我们真切地感受到,基层医疗机构普遍对零差价制度持消极态度,明显缺乏实施动力。一些卫生院不想坐以待毙,除了通过向药企索要返点和回扣这一途径谋求卖药收益外,卫生院也在筹划其他应对策略,比如通过销售非基本药物获利。还有采取和药店合营,甚至由自己的医务人员合营开办药店的办法变相获取卖药收益,人为减少零差价药品供应量,同时诱导患者到合营药店买药,以此保障合营药店的收益。在数个省份的调研中,我们均观察到或者听到这种做法,这表明其已经成为全国各地卫生院的共识。和经济发达省份相比,一些欠发达省份的卫生院实施这种做法的困难更小,实际实施的可能性更大。这是因为,欠发达省份的新农合一般没有实施门诊统筹,农民门诊药费完全自费,在卫生院买药和药店买药一样都要全额自费,那么卫生院医生诱导患者到自办药店买药没有什么困难。而发达省份新农合覆盖农民门诊药费,农民在卫生院买药报销一定比例,药店买药则需要全部自费,医生诱导患者到药店买药有一定障碍。
上述情况的出现意味着基本药物制度事实上形同虚设,而老百姓的药费负担显然也不可能降低下来。
政策建议
可行的政策建议立足于以下几个约束条件:(1)医改不能削弱基层医疗服务能力,即不能减少基层医疗机构医务人员数量、不能降低医务人员已有收入水平;(2)政府没有财力通过大幅增加财政补偿替代卫生院此前的卖药收益,目前尚不具备实施“医药分开”的条件;(3)只要允许卫生院卖药,政府没有办法禁止卫生院及其医生获取卖药收益,实施零差价制度只是变合法赚钱为暗箱操作(返点和回扣);(4)正如二三级医院目前盛行的暗折和回扣政府没有能力治理好一样,暗折和回扣这种药品购销模式一旦在卫生院蔓延开,政府更没有能力通过严格监管予以杜绝。基于这些约束条件,我们提出以下政策建议:
一、财政补偿实事求是,量力而行。在尽可能增加对基层医疗机构的财政补偿的同时,承认财政没有能力完全替代卫生院卖药收益的事实。
从简化政府考核难度和成本,并且保持医疗机构改进服务质量增加服务供给的积极性的角度讲,财政补偿宜采取定额补偿模式。既可以采取总额定额补偿方式,每家卫生院核定一个固定的年度总额补偿额度,也可以采取类似于公共卫生财政拨款的模式,实施按人头定额补偿方式,确定每服务人口财政补偿额度,服务人口数乘以每服务人口定额补偿数即为该卫生院的年度总补偿额度。补偿额度根据经济发展水平逐年增加。
二、尊重现实,允许卫生院合法获得卖药利润,以弥补财政补偿之不足。由于零差价制度存在前述根本性缺陷,没有必要强推该制度迫使卫生院采取暗折和回扣等暗箱操作方式获取卖药收益,或者采取变相自办药店的应对模式。出现这种局面只会导致基层医疗机构和医务人员的道德滑坡和社会风气恶化,浪费社会资源,并加大政府的监管难度和监管成本。考虑到近期内通过提高医疗服务价格和增加医疗服务项目增加医疗服务收入不可行,政策上必须明确放开一个合法渠道允许卫生院合法获取卖药收益,以保证卫生院正常运转。具体的做法是:省级集中招标可以继续进行,但放弃零差率政策,以招标价格作为医疗机构最高零售价。实际的药品采购价由卫生院和配送商自主谈判确定,政府不做干预。零售价格亦由卫生院自主确定,但明确规定不能超过省招标价格。批零差价收益归卫生院所有。这样卫生院可以合法获得卖药收益弥补财政补偿之不足。
这种做法并没有违背医改方案精神,甚至比医改方案的要求做得更好。医改方案要求医疗机构以招标价零售基本药物,而这种做法要求医疗机构的零售价不能超过招标价。在这种做法下,人民群众得到的实惠比零差价制度下更大。
三、不宜动用医保基金和新农合基金直接补贴卫生院和社区卫生服务中心。城镇职工医保基金全部来自于职工个人和企业缴费,没有财政投入,财政无权动用该资金补贴医疗机构。新农合和城镇居民医保有财政资金投入,如果这两个基金出现较大结余,可以通过扩大报销范围和报销比例的办法让人民群众得到更大实惠。没有必要一方面宣称财政补贴每个农民100元新农合资金,却又拿走其中一部分比如40元补贴医疗机构,另一方面还要花费很大的行政资源强制医疗机构降低药价。这样做除了增加政府的工作量,增加行政成本以外,并不能给人民群众带来什么实惠。
四、新医改方案提出的基本药物制度,核心政策意图是控制药品费用并促进合理用药,这一目的可以通过精心设计医疗保险对医疗机构的付费方式来实现。在这个方面,国际上已经积累了丰富的成功经验,国内部分地区的试点也取得了显著的成效。比如,新农合、城镇居民医保和和城镇职工医保门诊付费可以尝试采取按人头付费的制度。基层医疗机构目前的收入结构中实际上隐含着这一改革途径。按人头付费制度实际上就是一种按人头年度费用包干制度。各地可以结合新农合推行门诊统筹工作,选择若干经济发达、卫生院服务水平较高的地区试点这一付费方式。
门诊按照人头付费措施的优点非常明显:一是没有增加各级财政支出负担;二是没有降低医疗机构的收入水平;三是降低了城乡居民的医疗负担。这一措施最为显著的优点是根本性地改变了医疗机构及医生的激励机制,由过去以药养医制度下的热衷于过度用药转变为尽可能减少用药,这显然有助于有效消除国内长期存在的过度用药痼疾。
[1] 指供应商按照名义批发价的一定百分点数向医院返还现金,所谓返点数就是这个百分点数。实际上就是俗语中的折扣,因为是私下进行的活动,所以又称暗折。
[2] 各地新农合一般规定参合农民只有在卫生院买药才可以报销,药店和诊所则不可以,因此,面向参合农民的药品价格往往会更高一些。
[3] 按照各地的粗略统计,2009年前卫生院使用的药品中基本药物(2009版)不超过30%。
[4]基层医疗机构实际的基本药物购销状况要比这里的描述复杂:按照各地的大致统计,2010年前卫生院使用的药品中大约只有30%左右是基本药物。此次政府集中招标采购的基本药物,大约70%左右卫生院此前没有使用过,而卫生院此前使用的药品(包括许多低价药品)中70%左右不在现在的基本药物中标目录中。实施基本药物制度后,卫生院依然面临着社会药店和诊所的竞争。此前使用的药品品种和相应的药品零售价格是市场竞争的结果。基本药物制度显然打破了这一均衡结果,卫生院最终实际购销的基本药物品种还需要进一步观察。
0
推荐




 京公网安备 11010502034662号
京公网安备 11010502034662号 